Health Library
Biopsychosociaal assessment: Waarom het ertoe doet bij het plannen van behandeling
January 12, 2026
Question on this topic? Get an instant answer from August.
Hier is het blogbericht dat u heeft aangevraagd.
Wat is een Biopsychosociaal assessment?
Een biopsychosociaal assessment, vaak een BPS-assessment genoemd, is een uitgebreide evaluatie die informatie verzamelt over het leven van een cliënt via drie verschillende maar onderling verbonden lenzen: biologisch, psychologisch en sociaal. Het doel is om verder te gaan dan een simpele lijst met symptomen en een "hele persoon"-begrip te creëren van de uitdagingen, sterke punten en context van een cliënt.
Beschouw het als de ruggengraat van het cliëntdossier. Terwijl andere vormen van documentatie voor geestelijke gezondheidszorg, zoals voortgangsnotities, veranderingen van sessie tot sessie bijhouden, is het BPS-assessment de uitgebreide kaart die aan het begin van de therapeutische reis wordt gemaakt.
Deze aanpak is geworteld in het baanbrekende biopsychosociale model, ontwikkeld door psychiater Dr. George Engel in 1977 bron. Engel betoogde dat het heersende biomedische model, dat ziekte puur als een gevolg van fysieke en chemische processen beschouwde, te beperkt was. Hij stelde dat om een persoon echt te begrijpen en te behandelen, we de dynamische wisselwerking tussen hun lichaam (biologie), hun geest (psychologie) en hun wereld (sociale omgeving) moeten beschouwen. Dit model heeft de geneeskunde en geestelijke gezondheidszorg gerevolutioneerd en het BPS-assessment verankerd als een hoeksteen van effectieve praktijk.
De 3 Kerncomponenten van een BPS-assessment
De kracht van het BPS-assessment ligt in zijn drie pijlerstructuur. Door elk domein systematisch te onderzoeken, zorgt u ervoor dat geen enkele steen onomgekeerd blijft. Laten we deze biologische psychologische sociale factoren ontleden.
1. Biologische Factoren (Het Lichaam)
Deze component kijkt naar de fysieke gezondheid en fysiologische functioneren van de cliënt. De geest en het lichaam zijn geen gescheiden entiteiten; hun verbinding is diepgaand. Wat er in het lichaam gebeurt, beïnvloedt de geest, en vice versa.
Dit gebied omvat:
- Medische geschiedenis: Huidige en vroegere medische aandoeningen (bijv. schildklieraandoeningen, chronische pijn, diabetes), operaties en belangrijke medische familiegeschiedenis.
- Medicatie: Alle voorgeschreven en vrij verkrijgbare medicijnen, supplementen en therapietrouwpatronen.
- Middelengebruik: Geschiedenis en huidig gebruik van alcohol, nicotine, cafeïne en illegale middelen.
- Neuro-ontwikkelingsgeschiedenis: Elke geschiedenis van ontwikkelingsachterstanden, leerstoornissen of aandoeningen zoals ADHD of Autismespectrumstoornis.
- Fysiologische basis: Slaappatronen (kwaliteit en kwantiteit), voeding en dieet, en niveau van lichamelijke activiteit. Er is een sterke link tussen de gezondheid van de darmen en het geestelijk welzijn, vaak de "darm-hersen-as" genoemd bron.
2. Psychologische Factoren (De Geest)
Dit is vaak het meest vertrouwde terrein voor clinici op het gebied van geestelijke gezondheidszorg. Het omvat het verkennen van de innerlijke wereld van de cliënt: hun gedachten, gevoelens, gedragingen en geschiedenis.
Dit gebied omvat:
- Presenting Problem: De eigen woorden van de cliënt over waarom ze nu therapie zoeken.
- Geschiedenis van geestelijke gezondheid: Eerdere diagnoses, eerdere therapie-ervaringen (wat werkte en wat niet), en psychiatrische opnames.
- Huidige symptomen: Gedetailleerde verkenning van symptomen met betrekking tot stemming (depressie, angst, woede), denkpatronen (piekeren, obsessies) en gedrag (vermijding, dwanghandelingen).
- Risicobeoordeling: Grondige evaluatie van suïcidale of moorddadige gedachten, intentie en plan, evenals zelfbeschadigend gedrag.
- Copingvaardigheden: Hoe de cliënt momenteel omgaat met stress, moeilijke emoties en uitdagingen.
- Cognitieve functies: Algemene beoordeling van geheugen, concentratie en oriëntatie.
- Trauma geschiedenis: Blootstelling aan enige vorm van trauma (mishandeling, verwaarlozing, gevechten, enz.), inclusief de aard en timing van de gebeurtenissen.
3. Sociale Factoren (De Omgeving)
Niemand bestaat in een vacuüm. Deze component onderzoekt de externe wereld waarin een cliënt leeft, inclusief hun relaties, cultuur en sociaaleconomische omgeving. Deze factoren kunnen krachtige bronnen van zowel stress als ondersteuning zijn.
Dit gebied omvat:
- Familie en relaties: Dynamiek van de oorsprongsfamilie, huidige gezinsstructuur en de kwaliteit van relaties met partners, kinderen en vrienden.
- Sociaal ondersteuningssysteem: Tot wie de cliënt zich voor steun wendt; gevoelens van verbinding of isolatie.
- Onderwijs en werk: Onderwijsachtergrond, werkgeschiedenis, werktevredenheid en eventuele stressoren op het werk.
- Sociaaleconomische status: Financiële stabiliteit, woonsituatie en toegang tot middelen.
- Juridische geschiedenis: Elke huidige of vroegere betrokkenheid bij het rechtssysteem.
- Culturele en spirituele factoren: Culturele achtergrond, identiteit, spirituele of religieuze overtuigingen van de cliënt, en hoe deze factoren hun wereldbeeld en welzijn beïnvloeden.

Belangrijke Vragen om te Stellen: Een Praktische Gids voor elke Component
Weten wat je moet vragen is de helft van het werk. Hier zijn enkele voorbeeldvragen om uw informatieverzameling voor elk van de drie pijlers te begeleiden.
Vragen voor Biologisch Assessment
- “Kunt u mij vertellen over uw algemene fysieke gezondheid?”
- “Gebruikt u momenteel voorgeschreven medicijnen of vrij verkrijgbare supplementen?”
- “Heeft iemand in uw familie een geschiedenis van belangrijke medische of psychische aandoeningen?”
- “Hoe zou u uw slaappatroon omschrijven? Hoeveel uur slaapt u gemiddeld per nacht?”
- “Vertel me over uw eetgewoonten op een typische dag.”
- “Hoe vaak doet u aan lichamelijke activiteit?”
- “Kunt u uw geschiedenis met alcohol, tabak of andere middelen beschrijven?”
Vragen voor Psychologisch Assessment
- “Wat brengt u op dit moment, in uw eigen woorden, naar therapie?”
- “Wanneer begon u deze symptomen voor het eerst op te merken?”
- “Heeft u in het verleden een diagnose van een psychische aandoening gekregen of therapie gehad? Zo ja, hoe was die ervaring voor u?”
- “Wat doet u typisch als u zich overweldigd voelt om ermee om te gaan?”
- “Heeft u ooit gedacht dat het leven niet de moeite waard was, of gedachten gehad om uzelf of anderen te schaden?” (Volg zo nodig op met een volledige risicobeoordeling).
- “Is er een geschiedenis van trauma, mishandeling of verwaarlozing die u vandaag comfortabel genoeg vindt om te delen?”
- “Wat zijn enkele van uw persoonlijke sterke punten of dingen waar u trots op bent?”
Vragen voor Sociaal Assessment
- “Wie zijn momenteel de belangrijkste mensen in uw leven?”
- “Wie vormt uw ondersteuningssysteem? Tot wie wendt u zich als u het moeilijk heeft?”
- “Kunt u mij iets vertellen over uw opvoedingsfamilie?”
- “Hoe zou u uw huidige woonsituatie omschrijven?”
- “Bent u momenteel werkzaam of studerend? Hoe is die ervaring voor u?”
- “Zijn er momenteel financiële stressfactoren die u beïnvloeden?”
- “Heeft u spirituele of religieuze overtuigingen die belangrijk voor u zijn of die een bron van kracht vormen?”
Uw Assessment Structureren: De 5 P's van Casusformulering
Als u al deze rijke informatie hebt verzameld, hoe interpreteert u deze dan? Hier komt een biopsychosociaal casusformulering om de hoek kijken. Het is het proces van het synthetiseren van de gegevens tot een coherent verhaal dat de situatie van uw cliënt verklaart.
Een krachtig raamwerk hiervoor is de 5 P's van het biopsychosociale model:
- Presenting Problem (Huidige Probleem): Wat is de belangrijkste klacht van de cliënt? Waarom zoekt hij/zij nu hulp? (bijv. “Cliënt meldt dat hij drie keer per week paniekaanvallen ervaart.”)
- Predisposing Factors (Voorafgaande Factoren): Wat zijn de historische of achtergrondfactoren die de cliënt kwetsbaar maakten voor dit probleem? (bijv. “Familiegeschiedenis van angst; geschiedenis van emotionele verwaarlozing in de kindertijd.”)
- Precipitating Factors (Uitlokkende Factoren): Wat waren de recente triggers of gebeurtenissen die leidden tot het ontstaan van het huidige probleem? (bijv. “Cliënt werd onlangs ontslagen uit zijn baan.”)
- Perpetuating Factors (Onderhoudende Factoren): Welke factoren onderhouden het probleem en laten het voortduren? (bijv. “Cliënt vermijdt sociale situaties, wat zijn angst versterkt; slechte slaapgewoonten; gebrek aan sociale steun.”)
- Protective Factors (Beschermende Factoren): Wat zijn de sterke punten, middelen en ondersteuningen van de cliënt die in de behandeling kunnen worden benut? Dit is cruciaal voor een op sterke punten gerichte benadering. (bijv. “Cliënt is zeer gemotiveerd voor therapie; heeft een stabiel huwelijk; toont goed inzicht.”)
Het gebruik van de 5 P's van het biopsychosociale model transformeert uw assessment van een simpele lijst met feiten in een dynamisch, analytisch hulpmiddel dat direct uw diagnose en behandelplan informeert.
Hoe een BPS-assessment te Schrijven (Sjabloon en Voorbeeld)
Laten we nu naar de praktische toepassing gaan van hoe een biopsychosociaal assessment te schrijven. Een duidelijke structuur is essentieel. Hieronder vindt u een uitgebreide sjabloon voor een biopsychosociaal assessment die u kunt aanpassen voor uw eigen gebruik. Na de sjabloon vindt u een kort voorbeeld om te zien hoe het in een narratief formaat samenkomt.
Sjabloon voor Biopsychosociaal Assessment
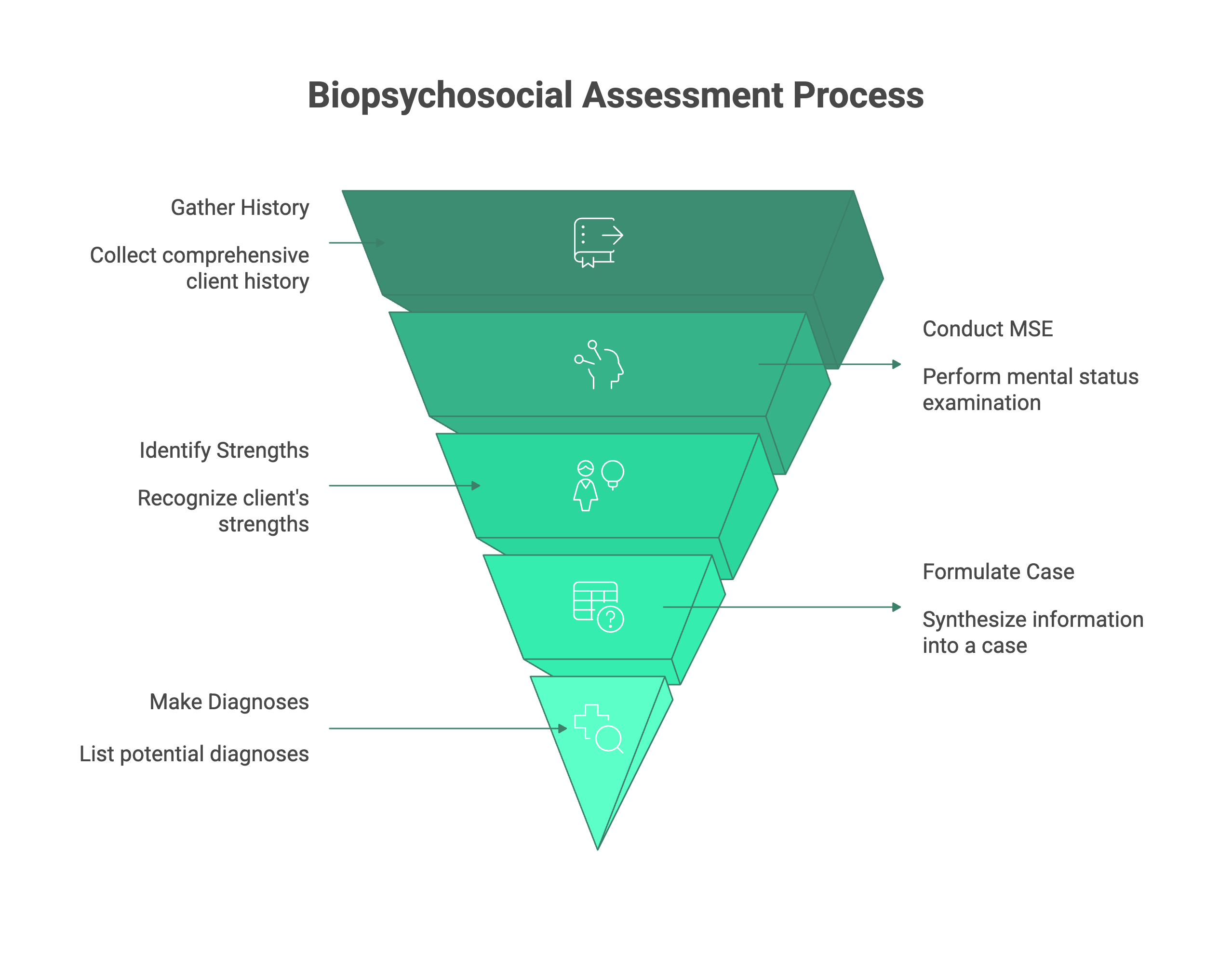
I. Identificatiegegevens
- Naam Cliënt:
- Geboortedatum:
- Datum van Assessment:
- Naam Therapeut:
II. Bron en Reden van Verwijzing
- Wie heeft de cliënt verwezen?
- Wat was de verklaarde reden voor de verwijzing?
III. Presenting Problem (Huidige Probleem)
- Beschrijf de belangrijkste zorgen van de cliënt in zijn eigen woorden. Vermeld de aanvang, duur, frequentie en ernst van de symptomen.
IV. Geschiedenis van het Huidige Probleem
- Gedetailleerde chronologische geschiedenis van de problemen. Wat waren de uitlokkende gebeurtenissen? Hoe heeft het probleem zich in de loop van de tijd ontwikkeld?
V. Psychiatrische en Geestelijke Gezondheidsgeschiedenis
- Eerdere diagnoses, eerdere behandeling (therapie, medicijnen), opnames.
VI. Geschiedenis van Middelengebruik
- Huidig en vroeg gebruik van alcohol, tabak, cafeïne, illegale drugs. Vermeld de leeftijd van eerste gebruik, frequentie en elke geschiedenis van behandeling voor middelengebruik.
VII. Medische Geschiedenis
- Huidige en vroegere medische aandoeningen, operaties, chronische ziekten. Noteer medicatie, dieet, slaap- en bewegingsgewoonten. Medische familiegeschiedenis.
VIII. Sociale en Ontwikkelingsgeschiedenis
- Oorsprongsfamilie: Ouders, broers/zussen, omgeving in de kindertijd, geschiedenis van mishandeling/verwaarlozing.
- Onderwijs: Hoogst behaalde niveau, academische prestaties.
- Werk: Huidige status, werkgeschiedenis, tevredenheid.
- Relaties: Burgerlijke staat, kwaliteit van romantische relaties, kinderen.
- Sociale Steun: Vrienden, betrokkenheid bij de gemeenschap.
- Cultureel/Spiritueel: Culturele identiteit, spirituele overtuigingen en praktijken.
- Juridisch: Eventuele vroegere of huidige juridische problemen.
IX. Mental Status Exam (MSE)
- Uiterlijk, Gedrag, Houding, Spraak, Stemming, Affect, Denkproces, Gedachtemaat, Perceptie, Cognitie, Inzicht, Beoordelingsvermogen.
X. Sterke Punten en Beschermende Factoren
- Persoonlijke sterke punten van de cliënt, copingvaardigheden, ondersteunende relaties, middelen.
XI. Klinische Samenvatting en Casusformulering (Gebruikmakend van de 5 P's)
- Een korte, geïntegreerde samenvatting die de biologische, psychologische en sociale factoren synthetiseert. Gebruik hier het 5 P's raamwerk om uw analyse te structureren.
XII. Diagnostische Indrukken (DSM 5 / ICD 10)
- Vermeld eventuele diagnoses op basis van de verzamelde informatie.
XIII. Aanbevelingen voor Behandelplan
- Initiële doelen voor therapie, voorgestelde modaliteit (bijv. CBT, psychodynamisch), frequentie van sessies, en eventuele benodigde verwijzingen (bijv. voor psychiatrisch onderzoek, medische controle).
Voorbeeld van Biopsychosociaal Assessment (Kort Narratief)
Cliënt: Jane Doe, 34-jarige vrouw.
Presenting Problem: Jane presenteert zich voor therapie en meldt overweldigende angst en frequente paniekaanvallen gedurende de afgelopen drie maanden, gekenmerkt door hartkloppingen, kortademigheid en angst om “de controle te verliezen.” Ze zegt: “Ik voel me constant nerveus en kan niet ontspannen.”
Samenvatting & Formulering:
- Presenting: Gegeneraliseerde angst met paniekaanvallen.
- Uitlokkend: Jane werd drie maanden geleden gepasseerd voor een belangrijke promotie op het werk, wat ze omschrijft als een “enorme mislukking.”
- Voorafgaand: Jane heeft een familiegeschiedenis van angst (moeder en oudere zus). Ze beschrijft zichzelf sinds haar kindertijd als een “perfectionist” en “prestatiegerichte”, waarbij ze haar eigenwaarde koppelt aan haar professionele succes. Ze heeft ook een geschiedenis van hypothyreoïdie, die vijf jaar geleden werd gediagnosticeerd, maar medisch stabiel is gebleven.
- Onderhoudend: Jane's angst wordt onderhouden door haar lange werkuren (60+ per week), overmatig cafeïnegebruik (4-5 koppen koffie per dag), slechte slaap (4-5 uur per nacht) en sociale terugtrekking van vrienden. Ze neigt te piekeren over werkgerelateerde angsten en vermijdt situaties waarin ze mogelijk wordt beoordeeld.
- Beschermend: Jane is zeer inzichtelijk en gemotiveerd voor behandeling. Ze heeft een sterke, ondersteunende relatie met haar man en heeft in het verleden succesvol therapie gebruikt om stress tijdens haar studie te beheersen. Ze houdt ook van hardlopen, wat ze identificeert als een positieve copingvaardigheid die ze onlangs heeft verwaarloosd.
Dit korte voorbeeld van een biopsychosociaal assessment laat zien hoe de informatie stroomt in een coherent verhaal dat direct wijst naar mogelijke behandeldoelen, zoals het ontwikkelen van gezondere copingvaardigheden, het verbeteren van slaaphygiëne, het uitdagen van perfectionistische denkpatronen en het opnieuw betrekken van haar sociale en persoonlijke ondersteuning.
Veelvoorkomende Fouten om te Vermijden bij uw BPS-assessment
Het opstellen van een hoogwaardig BPS-assessment is een vaardigheid die verbetert met oefening. Hier zijn enkele veelvoorkomende valkuilen om op te letten:
- De “Alleen Probleem” Focus: Het is gemakkelijk om hypergefocust te raken op symptomen en tekortkomingen. Vergeet niet actief te informeren naar en documenteren van de sterke punten, veerkracht en beschermende factoren van de cliënt. Therapie gaat over voortbouwen op wat sterk is, niet alleen over het oplossen van wat “fout” is.
- Een Pijler Negeren: Soms is de psychologische stress van een cliënt zo prominent dat we vergeten gedetailleerde vragen te stellen over hun fysieke gezondheid of sociale omgeving. De aanhoudende neerslachtigheid van een cliënt kan verband houden met een ongediagnosticeerde medische aandoening of diepe sociale isolatie. Geef altijd evenveel gewicht aan de bio, de psycho en de sociale.
- Gebruik van Klinische Jargon: Schrijf uw assessment in duidelijke, objectieve en gedragsmatige taal. Vermijd overdreven technische termen of acroniemen die iemand buiten uw specifieke modaliteit mogelijk niet begrijpt. Het rapport moet gemakkelijk te begrijpen zijn voor andere professionals (met toestemming van de cliënt) die deel uitmaken van het zorgteam.
- Overmatig Subjectief Zijn: Houd u aan de feiten. Rapporteer wat de cliënt zegt, wat u observeert, en welke bijkomende informatie dit bevestigt. Maak een duidelijk onderscheid tussen objectieve gegevens (bijv. “Cliënt meldt 4 uur slaap per nacht”) en uw klinische interpretatie (bijv. “Dit slaapgebrek verergert waarschijnlijk zijn angstsymptomen.”).
Conclusie
Het biopsychosociaal assessment is veel meer dan een administratieve hindernis of een stuk papierwerk dat moet worden afgevinkt. Het is een dynamisch en collaboratief proces dat de complexiteit van de menselijke ervaring eert. Het is uw eerste en beste hulpmiddel om een sterke therapeutische alliantie op te bouwen, een accurate diagnose te ontwikkelen en een werkelijk gepersonaliseerd en effectief behandelplan te creëren.
Door de tijd en moeite te investeren om het ingewikkelde web van biologische psychologische sociale factoren te begrijpen die het leven van een cliënt vormgeven, legt u de basis voor betekenisvolle en blijvende verandering. Een goed opgesteld BPS-assessment is niet het einde van het intakegesprek, het is het begin van een succesvolle therapeutische reis.
Health Companion
trusted by
6Mpeople
Get clear medical guidance
on symptoms, medications, and lab reports.
