Health Library
Pełne znaczenie MSE? Przewodnik klinicysty po badaniu stanu psychicznego
January 12, 2026
Question on this topic? Get an instant answer from August.
Czym jest badanie stanu psychicznego (MSE)? Pogłębione spojrzenie
U podstaw badanie stanu psychicznego (czasami nazywane egzaminem stanu psychicznego) to ustrukturyzowana metoda obserwacji i opisu bieżącego stanu psychicznego funkcjonowania pacjenta. Obejmuje systematyczne zbieranie danych opartych na bezpośrednich obserwacjach klinicysty i odpowiedziach pacjenta na konkretne pytania.
Głównym celem MSE w psychiatrii i innych dziedzinach klinicznych jest zebranie danych obiektywnych i subiektywnych w celu stworzenia kompleksowego obrazu stanu emocjonalnego pacjenta, zdolności poznawczych i wzorców myślowych. Ten kliniczny migawkowy obraz jest kluczowy dla:
- Diagnoza: Wyniki MSE są kluczowe dla sformułowania diagnozy różnicowej schorzeń takich jak schizofrenia, ciężka depresja, choroba dwubiegunowa czy demencja. źródło
- Planowanie leczenia: Zrozumienie wglądu, osądu i treści myśli pacjenta pomaga dostosować interwencje terapeutyczne i zarządzanie lekami.
- Ocena ryzyka: Jest to ważne narzędzie do oceny ryzyka zagrożenia pacjenta dla siebie lub innych.
- Monitorowanie postępów: Powtarzanie MSE w czasie pozwala klinicystom śledzić zmiany w stanie pacjenta i jego reakcję na leczenie.
Wyjaśnienie: MSE vs. Mini Mental State Examination (MMSE)
Istotne jest odróżnienie MSE od podobnie brzmiącego narzędzia: Mini Mental State Examination (MMSE). Chociaż oba oceniają funkcjonowanie psychiczne, ich cel i zakres są różne.
- Badanie stanu psychicznego (MSE) to kompleksowa, opisowa i jakościowa ocena obejmująca szeroki zakres domen psychologicznych. Jest to część niemal każdej oceny psychiatrycznej.
- Mini Mental State Examination (MMSE) z drugiej strony jest krótkim, 30-punktowym narzędziem przesiewowym o charakterze ilościowym, używanym głównie do pomiaru zaburzeń poznawczych. Często stosuje się go do badań przesiewowych i monitorowania nasilenia demencji. źródło
Pomyśl o tym tak: MSE jest jak napisanie szczegółowego, opisowego akapitu o stanie psychicznym osoby, podczas gdy MMSE jest jak przypisanie jej oceny liczbowej na podstawie określonego zestawu zadań poznawczych.
9 kluczowych elementów MSE: kompleksowy przewodnik
Aby ułatwić zapamiętanie i wykonanie MSE, klinicyści często stosują mnemotechniki. Popularną jest mnemotechnika ASEPTIC (Appearance/Behavior, Speech, Emotion, Perception, Thought Content/Process, Insight/Judgment, Cognition).
Poniżej przedstawimy kluczowe elementy MSE w kolejności, w jakiej są często dokumentowane, szczegółowo opisując, co obserwuje i ocenia klinicysta.
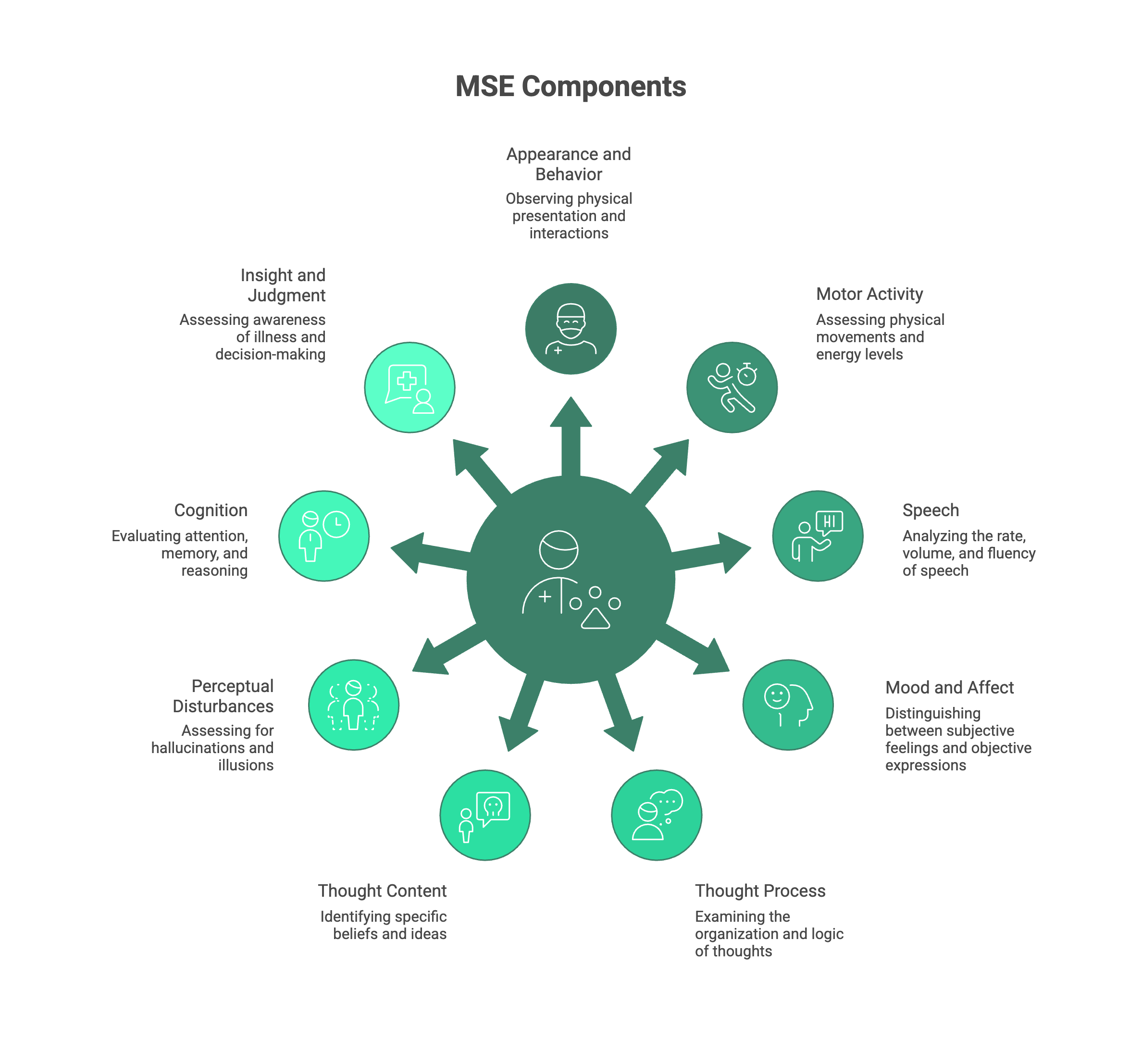
1. Wygląd i zachowanie
To pierwsza rzecz, którą zauważa klinicysta. Jest to ogólny opis tego, jak pacjent wygląda i zachowuje się podczas wywiadu.
- Wygląd: Jak wygląda pacjent? Zwróć uwagę na jego wiek, sposób ubierania się, higienę (np. czysty, zaniedbany), ubiór (np. odpowiedni do pogody, dziwaczny) oraz wszelkie charakterystyczne cechy, takie jak blizny czy tatuaże.
- Zachowanie i postawa: Jak się zachowuje? Jest współpracujący, wrogi, powściągliwy, czy nadmiernie poufały? Zwróć uwagę na kontakt wzrokowy (np. dobry, słaby, przenikliwy) oraz wszelkie niezwykłe manieryzmy czy gesty.
- Uwaga na uwarunkowania kulturowe: Niezwykle ważne jest interpretowanie tych obserwacji w kontekście kulturowym. Normy dotyczące ubioru, kontaktu wzrokowego i przestrzeni osobistej znacznie różnią się w zależności od kultury, a klinicysta musi unikać osądów etnocentrycznych.
2. Aktywność motoryczna
Ten element skupia się na ruchach fizycznych pacjenta.
- Pobudzenie psychoruchowe: Czy pacjent jest niespokojny? Czy wierci się, chodzi tam i z powrotem, czy nie może usiedzieć w miejscu?
- Spowolnienie psychoruchowe: Czy jego ruchy są spowolnione? Może się to objawiać spowolnioną mową, długimi pauzami i ogólnym brakiem energii fizycznej.
- Nienormalne ruchy: Zwróć uwagę na drżenia, tiki, mlaskanie lub powtarzalne ruchy, które mogą być oznaką problemu neurologicznego lub skutków ubocznych leków.
3. Mowa
Nie chodzi o to, co pacjent mówi, ale jak to mówi.
- Tempo: Czy jego mowa jest szybka i natarczywa (trudna do przerwania) czy powolna i wahająca się?
- Głośność i ton: Czy jest głośna, cicha czy monotonna? Czy ton jest gniewny, smutny czy lękliwy?
- Ilość: Czy pacjent jest gadatliwy, czy odpowiada tylko jednosylabowo (ubóstwo mowy)?
- Płynność i rytm: Czy mowa jest wyraźna i artykulowana, czy jest niewyraźna lub mamrotana?
4. Nastrój i afekt
Jest to jedna z najistotniejszych i często mylonych części MSE w psychiatrii. Kluczem jest pamiętanie o różnicy między subiektywnym a obiektywnym.
- Nastrój: Jest to subiektywny raport pacjenta o jego stanie emocjonalnym. Jest to to, co mówi, że czuje. Dokumentujesz to słowami pacjenta, na przykład: „Nastrój jest »przygnębiony«” lub „Pacjent zgłasza, że czuje się »na szczycie świata«.”
- Afekt: Jest to obiektywna obserwacja klinicysty dotycząca ekspresji emocjonalnej pacjenta, widocznej w jego twarzy, języku ciała i głosie. Kluczowe deskryptory to:
- Zakres: Czy afekt jest pełny (normalny), ograniczony (skonstruowany), stłumiony (mocno ograniczony) czy płaski (nieobecny)?
- Zgodność: Czy afekt odpowiada nastrojowi? (np. Pacjent uśmiechający się podczas opisywania głębokiego smutku ma niezgodny afekt).
- Stabilność: Czy afekt jest stabilny czy labilny (szybko się zmienia)?
Rozróżnienie między nastrojem a afektem jest fundamentalne. Nastrój to klimat; afekt to aktualna pogoda.
5. Proces myślowy
Ten element bada jak myśli pacjent – sposób, w jaki organizuje i wyraża swoje myśli.
- Normalny: Normalny proces myślowy jest liniowy, logiczny i ukierunkowany na cel.
- Zdezorganizowany: Powszechne zaburzenia obejmują:
- Okrężny: Pacjent podaje nadmierne, niepotrzebne szczegóły, ale ostatecznie dochodzi do sedna.
- Tangencjalny: Pacjent zbacza z tematu i nigdy nie wraca do pierwotnego punktu.
- Lot idei: Szybka, ciągła mowa z nagłymi przejściami od jednego tematu do drugiego, często widoczna w manii.
- Luźne skojarzenia: Myśli są rozłączone, a logiczne powiązania między ideami są niejasne.
- Blokowanie myśli: Nagłe przerwanie myśli lub mowy, gdzie pacjent nie może dokończyć zdania.
6. Treść myśli
Jeśli proces myślowy to jak, to treść myśli to co z myślenia pacjenta. Tutaj oceniasz potencjalnie niebezpieczne lub patologiczne idee.
- Urojenia: Utrwalone, fałszywe przekonania, które nie są zgodne z kulturą osoby i są utrzymywane pomimo dowodów przeciwnych (np. wielkościowe, paranoidalne, somatyczne).
- Natręctwa: Nawracające, natrętne i niechciane myśli lub obrazy, które powodują znaczny niepokój.
- Przewartościowane idee: Silnie utrzymywane przekonania, które nie są urojeniowe, ale którym przypisuje się większą wagę niż powinny.
- Myśli samobójcze lub wrogie (SI/HI): Jest to najistotniejsza część oceny. Klinicysta musi bezpośrednio zapytać o wszelkie myśli o skrzywdzeniu siebie lub innych, w tym plan, zamiar i środki.
Zrozumienie różnicy między treścią myśli a procesem myślowym jest kluczowe. Pacjent może mieć liniowy, ukierunkowany na cel proces podczas opisywania urojeniowej treści.
7. Zaburzenia percepcji
Obejmuje to ocenę wszelkich nieprawidłowości w pięciu zmysłach.
- Halucynacje: Fałszywe doświadczenia zmysłowe bez bodźca zewnętrznego. Mogą być:
- Słuchowe: Słyszenie głosów lub dźwięków (najczęściej w schizofrenii).
- Wzrokowe: Widzenie rzeczy, których nie ma.
- Węchowe (zapachowe), smakowe lub dotykowe.
- Iluzje: Błędne interpretacje rzeczywistego bodźca zewnętrznego (np. widzenie płaszcza w ciemnym pokoju i myślenie, że to osoba).
- Depersonalizacja/Derealizacja: Poczucie oderwania od siebie lub od rzeczywistości.
8. Poznanie
Jest to krótka ocena funkcji poznawczych pacjenta. Nie jest tak szczegółowa jak pełna ocena neuropsychologiczna, ale dostarcza ważnych wskazówek.
- Poziom świadomości: Czy pacjent jest przytomny, senny czy stuporowy?
- Orientacja: Czy jest zorientowany co do osoby, miejsca i czasu? (Czasami dodaje się „sytuację” jako czwarty).
- Uwaga i koncentracja: Czy potrafi się skupić? Można to sprawdzić, prosząc go o odwrócone przeliterowanie słowa „ŚWIAT” lub wykonanie odejmowania seryjnego od 100 (odejmowanie po 7).
- Pamięć: Oceń zarówno pamięć niedawną (np. „Co jadłeś na śniadanie?”), jak i odległą (np. „Gdzie się urodziłeś?”).
- Myślenie abstrakcyjne: Czy pacjent potrafi zinterpretować przysłowie, takie jak „Ludzie w szklanych domach nie powinni rzucać kamieniami”? Konkretna interpretacja może wskazywać na zaburzenie myślenia lub upośledzenie poznawcze.
9. Wgląd i osąd
Ten ostatni element ocenia świadomość pacjenta na temat jego sytuacji.
- Wgląd: Czy pacjent rozumie, że ma chorobę i że wymaga ona leczenia? Wgląd można opisać jako dobry, częściowy lub słaby.
- Osąd: Czy pacjent jest w stanie podejmować zdrowe, odpowiedzialne decyzje? Często ocenia się to, zadając hipotetyczne pytanie, takie jak „Co byś zrobił, gdybyś znalazł na ulicy zaadresowaną kopertę ze znaczkiem?”
Dokumentowanie MSE: Praktyczny przykład
Teoria przedstawiona w teorii to jedno, zastosowanie jej to drugie. Oto przykładowy przykład oceny MSE, ilustrujący, jak te elementy łączą się w notatce klinicznej.
Hipotetyczny pacjent: Jan, 28-letni mężczyzna zgłaszający się na izbę przyjęć z rodziną z powodu dziwnego zachowania.
Badanie stanu psychicznego
- Wygląd i zachowanie: Jan jest 28-letnim mężczyzną, który wygląda na swój wiek. Jest zaniedbany, ubrany w poplamione ubrania i ma nieuporządkowane włosy. Jest niespokojny na krześle, często stuka nogą i bawi się rękami. Jest intensywnie skupiony, z przenikliwym kontaktem wzrokowym, a jego postawa jest drażliwa i podejrzliwa, choć jest minimalnie współpracujący z badaniem.
- Aktywność motoryczna: Obecne jest znaczne pobudzenie psychoruchowe, czego dowodem jest ciągłe wiercenie się i niemożność usiedzenia w miejscu dłużej niż minutę. Nie stwierdzono tików ani drżeń.
- Mowa: Mowa jest szybka, głośna i natarczywa. Trudno ją przerwać, a on często przebija się przez wypowiedzi badającego. Rytm jest płynny, z napiętym i gniewnym tonem.
- Nastrój i afekt: Nastrój zgłaszany jako „wściekły, bo próbują mnie kontrolować”. Afekt jest labilny, pełny i niezgodny ze zgłaszanym nastrojem, zmieniający się od gniewnych spojrzeń do nieadekwatnych śmiechów.
- Proces myślowy: Proces myślowy wykazuje lot idei i tangencjalność. Przeskakuje z tematu na temat bez logicznego powiązania (np. od dyskusji o jedzeniu szpitalnym do spisku rządowym po jego plany zostania słynnym muzykiem).
- Treść myśli: Pozytywna dla urojeń wielkościowych i paranoidalnych. Wierzy, że został wysłany przez „wyższą siłę”, aby „naprawić światowy system finansowy” i że jego rodzina współpracuje z FBI, aby ukraść jego pomysły. Zaprzecza myślom samobójczym. Zapytany o myśli wrogie, stwierdza: „Nikogo nie skrzywdziłbym, chyba że stanie mi na drodze”. To wymaga dalszej oceny.
- Percepcja: Zaprzecza halucynacjom wzrokowym lub dotykowym, ale zgłasza halucynacje słuchowe, mówiąc, że słyszy „dowódców” mówiących mu, że jego misja jest ważna.
- Poznanie: Przytomny i zorientowany co do osoby i miejsca, ale nie co do czasu (wierzy, że jest rok 2018). Uwaga i koncentracja są słabe; nie jest w stanie odwrócić przeliterować „ŚWIAT” ani wykonać odejmowania seryjnego, mówiąc: „Nie mam czasu na te głupie gry”.
- Wgląd i osąd: Wgląd jest nieobecny. Nie wierzy, że ma chorobę psychiczną i stwierdza: „Nie jestem chory, jestem oświecony”. Osąd jest znacznie upośledzony, czego dowodem jest jego niedawna decyzja o wydaniu oszczędności życia na losy na loterii na podstawie „szyfrowanych wiadomości”, które widział w telewizji.
Inne powszechne znaczenia pełnej formy MSE
Chociaż badanie stanu psychicznego jest dominującym znaczeniem w praktyce klinicznej, warto wiedzieć, że „MSE” może oznaczać inne rzeczy w różnych dziedzinach, aby uniknąć nieporozumień:
- M.S.E.: Master of Science in Engineering (Magister Inżynierii)
- M.S.E.: Master of Science in Education (Magister Nauczania)
Więc kontekst jest zawsze kluczowy!
Wniosek: MSE jako kamień węgielny praktyki klinicznej
Odpowiedź na pytanie „pełne znaczenie MSE” w kontekście klinicznym jest jasna: badanie stanu psychicznego. Jest to nie tylko akronim, ale fundamentalne i niezastąpione narzędzie w opiece zdrowotnej nad zdrowiem psychicznym. Stanowi ono niezbędne ramy, dzięki którym klinicysta może systematycznie obserwować, oceniać i dokumentować funkcjonowanie psychiczne osoby.
Opanowując elementy MSE od wyglądu i zachowania po wgląd i osąd, studenci i profesjonaliści mogą rozwinąć bystre oko do subtelnych i jawnych oznak choroby psychicznej. To ustrukturyzowane podejście zapewnia dokładną ocenę, prowadząc do bardziej trafnych diagnoz, bezpieczniejszych i skuteczniejszych planów leczenia, a ostatecznie do lepszych wyników dla pacjentów.
Dla studentów uczących się tej umiejętności, najlepszym sposobem na doskonalenie jest praktyka. Zacznij od świadomego obserwowania tych elementów w codziennych interakcjach (oczywiście bez diagnozowania!). Wyostrzenie zdolności obserwacji to pierwszy krok do opanowania tej niezbędnej umiejętności klinicznej.
Health Companion
trusted by
6Mpeople
Get clear medical guidance
on symptoms, medications, and lab reports.